POKJA: GJ-PH-CARMET
Pendahuluan
Jumlah kasus gagal jantung mengalami peningkatan dalam masyarakat khususnya di Indonesia. Hal ini disebabkan oleh: 1. peningkatan usia harapan hidup penduduk Indonesia dimana di usia tua akan mulai ada penyakit degenerative termasuk jantung. 2. Keberhasilan penanganan infark miokard akut mencegah kematian namun menimbulkan kecacatan miokard berupa gagal jantung. 3. Masih banyaknya penyakit infeksi kuman maupun virus yang bermacam-macam dapat menyebabkan gagal jantung. 4. Meningkatnya penyakit metabolic endokrin seperti Diabetes Melitus yang dapat menyebabkan penyakit jantung dan pembuluh darah. Penanganan kasus gagal jantung yang lebih baik, akan menyebabkan penurunan mortalitas dan morbiditas sehingga meningkatkan produktifitas manusia Indonesia dan menekan biaya perawatan. Gagal jantung dapat muncul secara akut dan kronik. Sering kali penanganannya membutuhkan rawat inap berulang sehingga menjadi beban ekonomi pada sistem kesehatan. Dalam 10 sampai 15 tahun terakhir, terjadi peningkatan luar biasa jumlah penderita gagal jantung sedangkan di luar negeri terdapat kemajuan dalam penanganan gagal jantung. Terapi gagal jantung meliputi medikamentosa, penggunaan alat dan bedah. Perkembangan penyakit gagal jantung yang lanjut akan meningkatan kompleksitas perawatan dan meningkatkan biaya kesehatan. Jumlah pasien gagal jantung yang semakin meningkat dan perkembangan pada pilihan terapi, menyebabkan gagal jantung menjadi bagian subspesialisasi dari kardiologi sejak tahun 1995 Secara fundamental gagal jantung berbeda dari subspesialisasi kardiologi lainnya karena berfokus pada keseluruhan penanganan pasien, bukan hanya terkait tindakan prosedur melainkan mulai dari prevensi, diagnosis dan tata laksana serta follow up jangka panjang. Spesialis kardiologi dengan minat khusus pada gagal jantung, harus memiliki pengetahuan terhadap diagnosis dan pilihan terapi tersedia, yang melampaui ketentuan dari Pedoman Diagnosis dan Tatalaksana Gagal Jantung dari Pokja Gagal Jantung PERKI dan juga melampaui ESC Core Cardiology Curriculum.
Latar Belakang
Gagal jantung meliputi sindroma klinis yang kompleks, karena pada dasarnya gagal jantung merupakan akibat dari seluruh penyakit kardiovaskular. Seluruh pasien gagal jantung membutuhkan diagnosis penyebab dari gagal jantung dan penyakit penyerta. Sehingga pasien membutuhkan terapi bagi penyakit yang mendasari dan juga gagal jantung. Terapi gagal jantung berkembang secara pesat dan meliputi farmakologi, penggunaan alat dan terapi bedah. Semua harus disampaikan sebagai bagian dari strategi manajemen multi disiplin yang menjembatani perawatan kesehatan primer, sekunder dan tersier.
Diketahui bahwa perawatan menyeluruh dari pasien gagal jantung, termasuk penanganan oleh spesialis kardiologi, dapat meningkatkan kondisi pasien. Sehingga badan pelatihan nasional di berbagai Negara (UK dan USA) telah memasukkan kurikulum subspesialisasi gagal jantung dalam kurikulum pelatihan kardiologi. Kurikulum subspesialisasi ESC juga meliputi kardilogi intervensi dan manajemen irama jantung. Tujuan dari dibuatnya kurikulum gagal jantung adalah sebagai kerangka kerja yang dapat digunakan sebagai pedoman pelatihan di seluruh eropa. Pedoman ini sesuai dengan kurikulum ESC lainnya. Setiap bagian terdiri dari tiga komponen, yaitu: pengetahuan yang dibutuhkan, keterampilan yang diperlukan serta sikap dan perilaku professional yang harus dicapai.
Program ini berlangsung selama dua tahun yang meliputi modul gagal jantung pada tahun pertama. Pada tahun kedua adalah program peminatan yang meliputi pencitraan, terapi implan, transplantasi dan bantuan mekanis. Tahun kedua juga dapat digunakan sebagai pendalaman pelatihan gagal jantung lebih lanjut dan atau penelitian.
Pada saat ini, kurikulum tidak menjamin akreditasi yang merupakan otoritas yuridiksi perizinan medis di masing-masing negara. Akan tetapi, penyelesaian kurikulum dengan baik akan mendapatkan sertifikat dari HFA dan PERKI pada bidang gagal jantung. Hal ini merupakan pedoman pelatihan yang tepat, dan implementasi dapat beragam di seluruh Eropa dan USA sesuai dengan kebutuhan dan ketersediaan fasilitas di masing-masing Negara seperti Indonesia. Program pelatihan dicanangkan akan berlangsng selama dua tahun, dimana satu tahun pertama akan digunakan untuk ketrampilan klinik kasus kasus sulit gagal jantung di Indonesia sedangkan tahun kedua akan digunakan untuk ketrampilan spesifik (seperti implantasi alat, pencitraan dan tranplantasi jantung/bantuan mekanis) mungkin di pusat pusat gagal jantung yang akan bekerja sama dengan PERKI.
Tujuan Kurikulum
- Untuk menjabarkan pengetahuan lebih mendalam di bidang gagal jantung, yang meliputi: penyebab, pemeriksaan, investigasi dan terapi yang dibutuhkan oleh subspesialis gagal jantung.
- Untuk mengetahui keterampilan yang diperlukan dalam memberikan terapi gagal jantung yang optimal.
- Menjabarkan keterampilan yang diperlukan oleh subspesialis gagal jantung, fungsi dan peran sertanya pada tim medis multi disiplin, dalam memberikan terapi gagal jantung yang tepat.
- Menentukan pelatihan khusus yang diperlukan oleh subspesialis gagal jantung dalam rangka peningkatan keterampilan di bidang:
- Pencitraan
- Implantasi alat pengatur irama jantung
- Transplantasi jantung dan bantuan mekanis.
Metode pengajaran
Kardiolog peserta pelatihan diharapkan mampu mencapai tujuan kurikulum yang telah dijabarkan dengan bertugas di dua pusat jantung (satu dalam negeri dan satu luar negeri) dan dibimbing oleh ahli jantung dengan sub spesialisasi gagal jantung. Selama masa bimbingan, peserta diwajibkan untuk berpartisipasi di klinik gagal jantung dan bangsal khusus gagal jantung (contoh: mempelajari konsultasi pasien rawat jalan dan ronde bangsal) maupun di pusat-pusat gagal jantung yang maju.
Peserta akan ditempatkan pada pusat jantung yang menyediakan penanganan gagal jantung secara multi disiplin. Selama masa pelatihan, peserta diharapkan mampu berinteraksi dengan keperawatan di bidang gagal jantung dan memberikan instruksi klinis sesuai dengan panduan setempat (contoh: pada kelompok kerja terbatas dan tim kerja multi disiplin).
Peserta diharapkan untuk meningkatkan keterampilan yang dibutuhkan dalam pemeriksaan dan menegakkan diagnosis gagal jantung melalui pengenalan lebih lanjut pada transthoracic dan transesophageal ecocardiography dan CMR melalui penugasan di bagian terkait (pelatihan praktis dalam peningkatan keterampilan).
Pelatihan keterampilan dalam terapi penggunaan alat dan Cardio Pulmonary Exercise test / Mechanical Circulatory Support pada pasien tertentu dapat dilakukan pada pusat kesehatan setempat bila memungkinkan. Atau dilakukan di pusat kesehatan tersier dengan jumlah pasien yang lebih besar, selama 3 bulan.
Peserta diwajibkan untuk bergabung dengan POKJA GAGAL JANTUNG PERKI dan HFA dari ESC serta mengikuti symposium yang sesuai dengan kurikulum. Disamping itu juga, peserta diharuskan untuk mengikuti pertemuan tahunan Assosiasi American atau European heart failure.
Peserta melakukan dua audit dalam satu tahun terhadap penanganan gagal jantung. Penelitian terutama di bidang klinis gagal jantung ataupun pendalaman di bidang pengetahuan dasar gagal jantung sangat dibutuhkan.
Metode penilaian
Penilaian pada pengetahuan gagal jantung akan dilaksanakan di akhir kurikulum pengetahuan dasar. Sementara pengetahuan lebih lanjut, akan dinilai melalui program pendidikan HFA secara online dalam bentuk pertanyaan pilihan ganda. Metode penilaian lain meliputi:
1. Pengamatan secara langsung pada keterampilan prosedur. Hal ini terutama pada:
- Kateterisasi jantung kanan dan kiri
- Biopsi endomiokard
- Tindakan dan interpretasi hasil transthoracic dan transesophageal echocardiography dan interpretasi hasil Cardiac Magnetic Resonance.
2. Penilaian terhadap perilaku yang sesuai pada penanganan pasien rawat jalan dan rawat inap menggunakan metode 360 degrees. Serta kemampuan bekerja dan memimpin tim multi disiplin.
3. Kompetensi penanganan menyeluruh pada kasus sulit dilakukan dengan cara presentasi kasus yang dinilai oleh konsultan pemimbing, serta penilaian catatan kasus dan pengawasan instruksi pasien pulang dan rekam medis.
Tujuan pembelajaran
1. Pemeriksaan dan penegakkan diagnosis gagal jantung kronik
Pengetahuan
- Mengetahui presentasi klinis, penyebab dan penyebab dasar dari gagal jantung
- Memiliki pengetahuan mendalam mengenai epidemiologi dan patofisiologi gagal jantung, termasuk gagal jantung sistolik dan diastolic, serta pentingnya disfungsi LV tanpa gejala klinis sebagai fase awal dan masih dapat diobati
- Memiliki pengetahuan yang menyeluruh terhadap panduan penanganan secara nasional dan internasional
- Pengetahuan terhadap komorbiditas dan pemeriksaan penunjang
- Pengetahuan detil terhadap seluruh penyebab yang dapat mengakibatkan gagal jantung. Hal ini meliputi pengetahuan terhadap penyebab sindroma gagal jantung yang jarang terjadi, seperti genetic, metabolic, toksik, gagal jantung terkait kehamilan, infeksi dan infiltrat
- Pengetahuan tentang keuntungan dan limitasi dari prosedur pemeriksaan (ekokardiografi, pemeriksaan darah, pemeriksaan fisik, penilaian gejala, kapasitas fungsional dan penilaian kualitas hidup)
- Pengetahuan terhadap penanda prognosis yang buruk pada gagal jantung, serta mengetahui sistem scoring prognosis yang digunakan (seperti Heart Failure Survival Score, Seattle Heart Failure Score)
- Mengetahui indikasi yang memerlukan pemeriksaan khusus dalam menentukan penanganan lebih lanjut (contoh: biopsi endomiokard, reversibility studies untuk hipertensi pulmonal, cardiopulmonary exercise testing).
Keterampilan, mampu melakukan anamnesis dan pemeriksaan fisik, serta dapat menenetukan pemeriksaan diagnostic yang tepat dalam menentukan derajat disfungsi jantung serta penyebab dasarnya
- EKG 12 lead
- Pemeriksaan biokimia rutin
- Pemeriksaan biomarker terkait gagal jantung
- Pemeriksaan genetic (bila diperlukan)
- Ekokardiografi transthoracic, pada penilaian disfungsi local atau global, hipertrofi ventrikel kiri, penyakit katup, fungsi ventricular kanan, indeks disfungsi diastolic, identifikai kardiomiopati, dan evaluasi hemodinamik non-invasif termasuk tekanan pulmonal
- Tes olahraga, termasuk pemeriksaan metabolik
- Pemeriksaan CMR dasar
- Angiografi koroner
- Biopsy endomiokard
- Kateterisasi jantung kiri dan kanan
- Pengawasan 24 jam dengan Holter monitor
- Pengawasan tekanan darah
- Pencitraan nuklir.
Dapat mendeteksi dan merujuk pasien yang sesuai
- Gangguan pernapasan saat tidur
- Gangguan otot jantung yang spesifik
- Kekuatan miokard
- Terapi gagal jantung lebih lanjut.
Profesional
- Mengetahui pentingnya mendeteksi penyebab dasar dengan pemeriksaan yang non invasif pada setiap tahap
- Mengerti pentingnya efisiensi pembiayaan, ketersediaan dan pertimbangan yang tepat dalam pemilihan pemeriksaan
- Mengerti peran penting dari diagnosis yang tepat dalam merencanakan pemeriksaan dan pemberian terapi lebih lanjut
- Komunikasi efektif dengan pasien, keluarga, dokter yang dirujuk, tenaga pengasuh terkait dengan diagnosis, pilihan pemeriksaan dan terapi.
(lihat Tabel 1.)
2. Pemberian terapi pada penyebab dasar
Pengetahuan
- Pengetahuan menyeluruh mengenai penanganan dan pencegahan penyakit jantung koroner, hipertensi dan penyakit katup dan penyebab lainnya
- Pengetahuan mendetil terkait penanganan dan farmakologi faktor resiko menurut panduan terbaru
Keterampilan
- Identifikasi dan perbaikan dari penyebab reversibel
- Memilih terapi yang optimal untuk faktor resiko
- Pemilihan pasien revaskularisasi berdasarkan interpretasi yang tepat dari pemeriksaan invasif dan non-invasif
- Pemilihan pasien yang tepat untuk penggantian katup
Profesional
- Apresiasi pentingnya penanganan terhadap penyebab dari gagal jantung sebagai faktor yang dapat reversibel
- Kemampuan untuk kerja sama dan berdiskusi tentang penanganan yang optimal dengan pasien dan tenaga kesehatan profesional, terutama spesialis bedah jantung, penyakit dalam, dokter umum, perawat dan spesialis kardiologi intervensi.
3. Diagnosis dan penanganan terhadap komorbiditas
Pengetahuan
- Pengenalan komorbiditas umum pada gagal jantung dan dampak yang berpengaruh pada gejala, prognosis, investigasi, pilihan terapi dan efikasi.
- Pengetahuan interaksi obat yang dapat muncul akibat pengobatan komorbiditas.
Keterampilan
- Mampu melakukan dan interpretasi pemeriksaan yang tepat bagi komorbiditas
- Penanganan dasar terhadap komorbiditas
- Merujuk pada spesialis, sesuai dengan indikasi
- Merencanakan terapi obat yang berkelanjutan terhadap pasien yang melakukan tindakn operatif non-kardiak
- Mampu memberikan rencana terapi gagal jantung yang tepat sesuai dengan komorbiditas.
Profesional
- Mengerti dampak komorbiditas terhadap gagal jantung dan terapinya, sesuai dengan pemahaman pasien
- Memberikan masukan multi disiplin ilmu terhadap penanganan pasien
- Melakukan pendekatan secara tim kepada pasien, keluarga dan pengasuh keperawatan
- Komunikasi yang efektif terhadap tenaga kerja profesional yang menangani komorbiditas pasien (seperti: dokter umum, pengasuh keperawatan khusus geriatrik, internis, nefrologis, hematologis, psikiater, pulmonologist dan perawat).
4. Pemberian terapi pada gagal jantung
Pengetahuan
- Pengetahuan yang menyeluruh terhadap panduan penanganan terkini (ESC dan ACC/AHA/HFSA), dari pencegahan hingga pengobatan gagal jantung tingkat akhir
- Mengetahui farmakoterapi gagal jantung yang evidence based dengan trial terapi gagal jantung, termasuk efikasi, efek pada komorbiditas dan mortalitas, efek samping dan kontraindikasi
- Mengetahui terapi baru yang dalam masa trial.
Keterampilan yang ingin dicapai
- Mendiskusikan regimen terapi serta perencanaan pengobatan dengan pasien
- Mampu menginterpretasi uji klinis terapi gagal jantung
- Menyusun terapi gagal jantung berdasarkan masing-masing individu dan tahap penyakit, termasuk penghentian dan titrasi obat jika perlu.
Sikap
- Bekerja sama dengan tim multi disiplin ilmu dalam memberikan, meningkatkan dosis dan mengawasi efek samping obat. Komunikasi secara intensif, khususnya, dengan keperawatan bidang gagal jantung, apoteker dan dokter umum
- Memberikan informasi rencana terapi secara efetif kepada pasien dan pengasuh kesehatan
- Memberikan edukasi ke pasien tentang pilihan dan strategi terapi yang tepat.
5. Modifikasi gaya hidup
Topik ini membahas: manajemen garam, cairan dan berat badan, aktifitas fisik, mengendarai kendaraan bermotor, perjalanan, seks, imunisasi, rehabilitasi paliatif, manajemen diri sendiri, merokok dan alcohol, dan pekerjaan.
Pengetahuan
- Penilaian secara kritis terhadap penelitian klinis terkait gaya hidup dan penanganan non-terapi serta aplikasi klinis nya
- Pentingnya pengaturan gaya hidup secara individual dan nasihat medis
- Pencegahan terhadap gaya hidup yang dapat menyebabkan perburukan kondisi
- Strategi dalam perawatan diri sendiri.
- Pengenalan terhadap modalitas rehabilitasi dan aktifitas fisik
- Pengenalan terhadap faktor kualitas hidup
- Memahami pengetahuan, kemampuan dan alat yang dibutuhkan pasien dalam melakukan manajemen diri sendiri.
Keterampilan yang ingin dicapai
- Pengorganisasian, supervisi dan memperbaharui edukasi pasien terkait aktifitas fisik
- Mampu berinteraksi dengan publik dan pengasuh kesehatan
- Mampu mengidentifikasi efek dari ketidakpatuhan terhadap modifikasi gaya hidup pada pasien
- Memberikan intruksi dalam menjaga berat badan yang ideal dan mampu menginterpretasikan efek perubahan berat badan pada pejalanan dan gejala penyakit pasien
- Mampu mengedukasi pasien dan keluarga terkait gejala berbahaya, efek samping dan kemungkinan yang membahayakan dari penggunaan antithrombotic.
- Memiliki kemampuan untuk membuat/ mengorganisasi kelompok manajemen pasien
- Menyesuaikan modifikasi gaya hidup dan pengaturan diri sesuai dengan masing-masing individu dan lingkungan tinggal
- Memberikan modifikasi aktifitas fisik yang berfokus pada pasien
- Meningkatkan kepatuhan pada terapi yang direkomendasikan dan memfasilitasi implentasi dari modifikasi gaya hidup dan perawatan diri
- Meningkatkan kemampuan pasien dalam menghadapi penyakit yang diderita seumur hidup
- Mempromosikan gaya hidup sehat terkait kebiasaan, perjalanan dan aktifitas seksual.
Sikap
- Cakap berkomunikasi dengan pasien dan pengasuh kesehatan
- Mampu bekerjasama dengan perawat, dokter umum dan psikolog
- Menyadari perbedaan antara efek fisiologis yang diharapkan dan efek yang terjadi.
6. Terapi alat pada gagal jantung
Pengetahuan
- Seleksi pasien yang tepat untuk terapi resinkronisasi jantung (CRT) dan defibrillator berdasarkan evidence based medicinean pengetahuan terhadap panduan local dan internasional
- Memiliki pemahaman dari kurikulum implantasi pacemaker pada bradikardia dan pengaturannya
- Memahami komplikasi akut yang dapat muncul pada terapi alat, dan juga pada jangka menengah dan panjang
- Memiliki pengetahuan yang detil pada cara kerja dan pengaturan defibrillator dan CRT pacemaker. Menyadari bahwa beberapa alat dapat digunakan untuk pemantauan jarak jauh
- Mengetahui secara pasti tipe dan terapi dari aritmia yang muncul pada gagal jantung
- Memiliki pengetahuan terhadap potensial gangguan elektromagnetik yang dapat muncul pada alat terapi
- Mengetahui indikasi ablasi AV node setelah CRT.
Keterampilan, diharapkan mampu untuk:
- Interpretasi ECG 12 lead, 24 hours Holter monitoring, dan alat skrining aritmia lainnya (seperti: implantasi loop recorder)
- Menonaktifkan defibrillator dan pacemaker
- Melakukan penyelesaian masalah dasar pada alat
- Identifikasi responden yang tidak sesuai untuk CRT
- Perawatan pasien paska terapi alat, memastikan alur biventricular secara maksimal terpenuhi dan pasien menerima terapi yang optimal dan sesuai bagi paska CRT
- Memahami rekaman EGM intra kardiak yang didapat dari alat
- Memberikan informasi yang berimbang terkait ratio keberhasilan, resiko, dan keuntungan dari CRT dan mampu memberikan alternative terapi, seperti: implant epicardial.
Keterampilan ini harus didapat melalui:
- Menghadiri klinik gagal jantung, dimana pasien memerlukan terapi alat yang kompleks (jumlah pasien minimal: 50 pasien)
- Observasi dan membantu implantasi dari 5 alat CRT dan 3 alat ICD
- Demonstrasi partisipasi peserta pelatihan pada observasi atau membantu pasien di klinik paska CRT, dimana:
- Alat CRT dan ICD dievaluasi dan pengaturannya dioptimalkan (30 pasien)
- Ekokardiografi digunakan untuk mengatur AV (+/-VV) delay pada CRT (5 pasien)
- Optimalisasi terapi obat pada paska CRT (>30 pasien).
Sikap
- Kemampuan untuk berkomunikasi dan bekerja sama dengan tenaga kerja kesehatan lainnya, khususnya ahli elektrofisiologi jantung dan teknisi pengukuran fisiologis
- Melakukan pendekatan tim pada implan pacemaker
- Memberikan edukasi kepada pasien (serta keluarga/pasangan) terkait pilihan dan strategi terapi yang sesuai
- Memahami efek psikologis dari penyakit yang mucul pada pasien dan keluarga dan mampu mengelola dengan empati.
7. Pengawasan pada pasien gagal jantung
Topik ini terkait dengan tindak lanjut medis, pengawasan diri serta pengawasan hemodinamik dan telemonitor.
Pengetahuan
- Pengetahuan tentang keuntungan dan limitasi dari pilihan modalitas dalam mengobservasi pasien, untuk identifikasi dan mencegah perburukan gagal jantung
- Memahami cara observasi pasien meliputi berat badan, gejala klinis, biomarker, ekokardiografi, alat implan, dan tes fungsional seperti six minute walking test (6MWT) dan cardiopulmonary exercise test (CPET)
- Mengetahui modalitas baru (seperti aplikasi ilmu telemedicine, alat implant dan parameternya, serta biomarker untuk observasi pasien).
Keterampilan
- Mendiskusikan pemantauan kondisi pada pasien, menjelaskan rencana pelaporan gejala berbahaya, dan menentukan interval control ulang
- Dapat menyusun rencana dan interpretasi untuk observasi kondisi pasien.
- Dapat mendeteksi kemunduran kondisi pasien, dan mengobati secara tepat.
Sikap
- Mampu berinteraksi dengan tim multi disiplin ilmu dalam menginterpretasi variabel yang diobservasi
- Memberikan edukasi yang efektif bagi pasien dan pengasuh kesehatan tentang pilihan dan rencana observasi yang sesuai.
8. Gagal jantung akut
Pendahuluan
Gagal jantung akut (GJA) didefinisikan sebagai onset cepat dari munculnya gejala dan tanda dari kongesti paru dan/atau hipoperfusi perifer, yang membutuhkan terapi secepatnya. GJA merupakan sindroma yang sangat heterogen, dapat meliputi dekompensasi akut dari gagal jantung kronik atau merupakan presentasi klinis yang baru. Ini merupakan tantangan bagi dokter dan, secara paradox, pengobatan GJA masih secara empiris karena kurangnya data dari percobaan klinis secara acak. Modul ini ditujukan untuk mengembangkan pengetahuan dan keterampilan yang didapat pada kurikulum dasar dari gagal jantung.
Pengetahuan
- Epidemiologi, patofisiologi dan prognosis dari sindroma GJA.
- Mengetahui berbagai karakteristik dari sindroma GJA: kondisi klinis yang dapat meliputi dari edema paru yang mematikan atau syok kardiogenik hingga kondisi, yang umumnya, ditandai dengan perburukan edema perifer.
- Pengetahuan tentang pemeriksaan untuk GJA dan limitasinya
- Diagnosis dan pemeriksaan GJA
- Evaluasi prognosis
- Mengetahui terapi dan tujuan manajemen GJA berdasarkan percobaan klinis acak dan panduan.
- Memahami kurangnya data terkait GJA
- Faktor yang menimbulkan eksarsebasi pada gagal jantung kronik atau menyebabkan munculnya gejala baru.
Keterampilan
- Evaluasi menyeluruh pada pasien: riwayat, pemeriksaan fisik, ECG 12 lead, biomarker, status elektrolit, pemeriksaan biokimia dasar, analisa gas darah, pemeriksaan radiografi dada, termasuk limitasi dari pemeriksaan penunjang
- Evaluasi dari faktor pencetus
- Kemampuan untuk melakukan dan mengevaluasi pemeriksaan ekokardiografi secara komprehensif
- Mampu melakukan, interpretasi, dan mengetahui limitasi dari kateterisasi bilik kanan jantung
- Memahami metode pengawasan hemodinamik invasif dan non-invasif lainnya
- Menentukan penggunaan terapi yang tepat: diuretik loop, opiate, nitrat, inotrop, manajemen cairan dan elektrolit, bantuan sirkulasi dan pernapasan, terapi pengganti ginjal
- Memahami indikasi dari penggunaan alat ventilasi non-invasif
- Mengendalikan faktor pencetus: obat, infeksi, iskemik, aritmia, dan faktor reversibel lainnya
- Memikirkan penggunaan dan modifikasi dari terapi gagal jantung kronik yang biasa digunakan
- Peserta pelatihan, setidaknya, harus memahami indikasi dan fungsi dari intra-aortic balloon pump (IABP). Secara ideal, peserta diharapkan terlatih dalam menggunakan IABP
- Mengetahui indikasi dari bantuan hemodinamik dan mechanical circulatory support (MCS) jangka pendek lainnya pada infark miokard yang kompleks, syok kardiogenik, dan kondisi berbahaya lainnya
- Memahami indikasi dan kegunaan alat ultrafiltrasi perifer yang portable
- Mampu mengidentifikasi pasien yang memerlukan terapi paliatif.
Sikap
- Mampu berdiskusi dan bekerjasama dengan tenaga kerja profesional lainnya, khususnya intensivist, spesialis kegawatdaruratan, internis, nefrologis, ahli bedah thorak
- Keterampilan dalam berkomunikasi dengan pasien dengan penyakit akut dan keluarga/pengasuh kesehatan, menghargai dampak psikologis dari penyakit pasien pada pasien dan keluarga, serta mampu menangani dengan empati
- Menggunakan pendekatan tim
- Evaluasi hasil.
9. Peran dalam tim multi disiplin ilmu
Pengetahuan
- Dapat menentukan perlunya pelayanan multidisiplin
- Mengetahui bukti yang mendukung peran pentingnya dalam manajemen gagal jantung
- Memahami panduan internasional, nasional dan lokal untuk gagal jantung.
- Membentuk dan berperan serta dalam tim multidisiplin
- Membentuk dan menjalankan klinik gagal jantung
- Mengorganisasi dan memimpin pertemuan multi disiplin untuk mendiskusikan perawatan pasien
- Menyusun panduan lokal untuk gagal jantung
- Menyusun kasus bisnis untuk peningkatan pelayanan gagal jantung
- Sebagai pemimpin klinis untuk gagal jantung pada badan konsultan kardiologi di institusi
- Menyusun, mengorganisasi dan menjalankan program pengembangan pendidikan yang berkelanjutan terkait gagal jantung untuk tim lokal.
Sikap
- Kemampuan untuk berkomunikasi dan interaksi dengan anggota tim multidisiplin: perawat khusus gagal jantung, pengasuh geriatrik dan dokter umum, dokter perawatan primer, layanan perawatan paliatif dan apoteker
- Menyusun pendekatan yang dapat memperluas pelayanan pasien, seperti: mampu mengkoordinasikan pelayanan di sektor pelayanan primer, sekunder dan tersier.
- Keterampilan diatas harus dicapai oleh peserta pelatihan dibawah bimbingan kardiologis yang telah memimpin tim gagal jantung multi-profesional selama, sedikitnya, 6 bulan. Selama periode tersebut peserta harus mengikuti MDTS (setidaknya 25), menjalankan klinik gagal jantung (20), memiliki pengalaman pada rawat jalan dan rawat inap dengan perawatan geriatrik (10 ronde ruangan dan 10 klinik), dan berpartisipasi pada klinik di tingkat pelayanan primer (dijalankan oleh doker umum dan perawat spesialis).
Modul khusus
10. Pencitraan- ekokardiografi dan CMR
Modul ini menjelaskan ketentuan bagi peserta pelatihan yang telah menyelesaikan program gagal jantung dasar dan ingin mendalami kompetensi di bidang pencitraan bagi gagal jantung.
Pencitraan, terutama ekokardiografi, adalah pendukung utama dalam mengevaluasi penyebab dan mekanisme gagal jantung. Pengobatan dan manajemen gagal jantung dapat ditetapkan langsung berdasarkan interpretasi yang akurat dari pemeriksaan ini. Maka dari itu, spesialis gagal jantung dengan kemampuan lanjutan di bidang pencitraan sangat diperlukan. Akan tetapi, ekokardiografi tetap bergantung pada operator, sehingga kandidat harus memiliki pengetahuan anatomi jantung dan patofisiologi yang mendalam disertai dengan keterampilan yang sesuai.
Ekokardigrafi adalah investigasi lini pertama dalam penilaian anatomi, fisiologi dan gerakan jantung. Namun, kualitas gambar dapat buruk pada beberapa pasien, sehingga pendekatan multimodalitas diperlukan dengan penggunan kontras atau cardiovascular magnetic resonance (CMR). Peserta dapat memilih untuk selanjutnya fokus pada ekokardiografi atau CMR.
Pengetahuan
- Memiliki pengetahuan terperinci mengenai berbagai teknik pencitraan dalam memilih metode pencitraan akurat secara optimal, untuk mengidentifikasi penyebab dan mekanisme gagal jantung
- Mampu menggunakan kemampuan diagnostik yang telah divalidasi dan banyak digunakan untuk mengidentifikasi penyebab dan menentukan tingkat keparahan penyakit jantung dalam rangka menyusun manajemen klinis pasien
- Memiliki pengetahuan terperinci gejala dari berbagai etiologi, dan faktor yang berpotensi reversibel
- Spesialis gagal jantung/eko harus memiliki pengertian yang komprehensif terhadap teknik, mampu melakukan dan mengawasi modalitas yang terdaftar
- Spesialis gagal jantung/CMR harus memiliki pengertian yang komprehensif terhadap teknik, mampu melakukan dan mengawasi modalitas yang terdaftar.
Keterampilan
- Interpretasi yang lebih baik pada ekokardiografi/CMR
- Merujuk pasien yang sesuai untuk dilakukan CMR, ekokardiografi lanjutan, pemeriksaan radioisotop, angiogram koroner dan CT jantung
- Menunjukkan bahwa peserta telah berpartisipasi dalam pemeriksaan pasien-pasien yang mencangkup seluruh etiologi gagal jantung
- Mendapatkan akreditasi dalam transthoracic echocardiography (EAE atau setara nasional), dan kompeten menjadi operator independen ekokardiografi, atau kompetensi level 2 pada CMR.
Keterampilan ini didapatkan dengan bekerja secara full time pada bagian pencitraan dari pelayanan tersier terakreditasi dengan volum pasien tinggi, selama minimal 12 bulan. Hal ini dapat dicapai disaat yang bersamaan dengan pemenuhan kompetensi modul dasar. Bagi kandidat yang ingin memiliki pengalaman di dua modalitas pencitraan, disarankan termasuk sedikitnya selama 6 bulan ekokardiografi dan CMR (atau modalitas pencitraan CMR lainnya, CT, nuklir, PET) selama sedikitnya 3 bulan.
Kandidat yang memilih modul eko lanjutan harus memiliki kompetensi yang sesuai (European/nasional) pada TOE dan stress echocardiography. Demikian juga, kompetensi sesuai dengan CMR lanjutan harus dimiliki oleh para kandidat yang ingin spesialisasi di bidang CMR. Peserta yang memilih pendalaman di CMR harus mendapatkan keterampilan ekokardiografi dasar di kurikulum inti.
Sikap
- Mengenali pentingnya penggunaan pencitraan dalam diagnostik, penentuan prognosis, terapi dan pengkajian ulang
- Mempresentasikan dan berdiskusi tentang pencitraan dengan ahli bedah, ahli intervensi dan klinisi lain yang turut dalam manajemen pasien
- Mampu memimpin pertemuan pencitraan multi disiplin
- Berpartisipasi pada audit reguler
- Mampu menjelaskan teknik pencitraan kepada pasien secara tepat dan mendiskusikan hasil dari pemeriksaan.
CMR: CMR memberikan penghitungan disfungsi sistolik secara akurat, dan dapat membantu menentukan etiologi, prognosis dan terapi. CMR memiliki kelebihan pada gambaran karakteristik jaringan dan perfusi. Akan tetapi, CMR tidak sesuai untuk penilaian anatomi pada pasien dengan potensial penyakit koroner, pemeriksaan CT jantung atau percutaneous coronary angiography lebih disarankan. Modul CMR bagi kardiologis khusus gagal jantung, memungkinkan kardiologis untuk melaporkan CMR pada pasien dewasa dengan sindroma gagal jantung.
11. Terapi alat implan
Modul ini menjelaskan tentang ketentuan bagi kandidat yang telah menyelesaikan program dasar gagal jantung dan ingin meneruskan spesialisasi di bidang terapi alat.
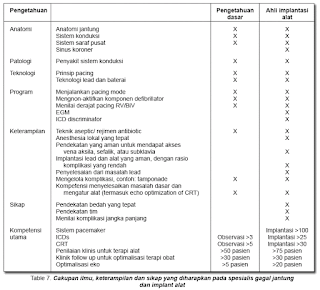
Pada banyak negara di Eropa implantasi alat dilakukan oleh spesialis elektrofisiologis atau ahli bedah. Akan tetapi, semakin banyak negara implantasi ICD dan CRT dilakukan oleh kardiologis. Oleh karena itu, modul ini menjelaskan cakupan ilmu, keterampilan dan sikap yang harus dikuasai oleh ahli gagal jantung untuk dapat melakukan implantasi alat.
Modul ini dicanangkan membutuhkan waktu setidaknya 12 bulan dalam penyelesaiannya, termasuk di dalamnya pelatihan di pusat implantasi terakreditasi dengan volume pasien yang tinggi.
Cakupan ilmu -- memperluas ilmu yang telah didapatkan pada pelatihan dasar gagal jantung, ditambah dengan kompetensi yang didapat dari modul 6, para kandidat diharapkan mampu untuk:
- Pengetahuan kerja tentang prinsip pacing, anatomi jantung dan rongga dada, sistem konduksi dan gangguannya
- Mengerti secara jelas indikasi dari pemasangan alat pacu/ICD/CRT dan juga komplikasi yang dapat timbul (serta penyelesaian yang diperlukan)
- Pengetahuan kerja tentang terapi yang sudah ada dan yang sedang dikembangkan, terutama terkait CRT, pentingnya pemilihan lead dan sasaran pembuluh yang tepat.
- Keterampilan
- Pemeriksaan pasien dan pemilihan terapi alat yang tepat
- Telah memperoleh kompetensi dasar terapi alat (kurikulum dasar)
- Memiliki keterampilan untuk melakukan implantasi yang aman, teknik aseptic, dan mampu melakukan teknik cephalic, subclavian dan axillary
- Melakukan pemberian antikoagulan peri operatif secara tepat (seperti: katup mekanik)
- Rasio komplikasi yang rendah, dan memiliki kemampuan dalam menangani komplikasi
- Mampu untuk melakukan ICD, minimalisir RV pacing (kecuali pada CRT dimana alat deprogram untuk memaksimalkan biventricular pacing), terapi takikardia, dan memilih algoritme yang tepat dalam membedakan VT dan SVT
- Menguasai gangguan dasar pada terapi alat untuk mengetahui kerusakan pada lead atau alat, terapi yang tidak tepat, atau memerlukan ablasi lanjutan (contoh pada fibrilasi atrial).
Keterampilan ini diperoleh melalui:
- Melakukan pelayanan pada klinik gagal jantung, dimana pasien diseleksi untuk menjalani terapi alat (minimal 75 pasien)
- Sebagai operator utama pada minimal 100 implantasi pacemaker
- Sebagai operator utama pada minimal 25 implantasi ICD*
- Sebagai operator utama pada sedikitnya 30 implantasi CRT*
- Memiliki pengalaman dalam menangani komplikasi dari pacing:
- Pericardiocentesis
- Aspirasi pleura/chest drain
- Manajemen luka
- Menghindari stimulasi nervus frenikus melalui manipulasi lead atau program
- memiliki pengalaman berpartisipasi pada klinik follow up paska CRT, dimana:
- CRT/ICD dilakukan dan optimalisasi program dilakukan (75 pasien)
- Ekokardiografi digunakan untuk menyetel AV(+/-VV) delay pada CRT (50 pasien)
- Terapi obat dioptimalisasi paska CRT (50 pasien).
*2014 target dari EHRA
Sikap
- Kemampuan untuk berkomunikasi dan bekerja sama dengan tenaga kerja profesional lainnya, terutama ahli elektrofisiologis dan tenaga pengukuran fisiologis
- Melakukan pendekatan secara tim
- Memberikan edukasi ke pasien tentang pilihan terapi yang sesuai dan menjelaskan rencana terapi
- Memahami efek psikologis dari penyakit pasien kepada pasien dan keluarga, serta dapat menangani dengan empati
- Menilai komplikasi jangka panjang.
Meskipun pilihan terapi yang direkomendasikan terbatas, kecepatan kandidat mengembangkan keterampilan dapat berbeda. Sehingga, penting bagi kandidat untuk memperoleh kesempatan berpartisipasi pada seluruh aspek terapi sebanyak-banyaknya.
(lihat Tabel 7.)
12. Modul bagi spesialis jantung untuk penanganan pasien yang menjalani transplantasi jantung dan MCS.
Modul ini menjelaskan persyaratan yang harus dipenuhi oleh kandidat setelah melalui program dasar gagal jantung dan ingin mengembangkan lebih lanjut kompetensi di bidang manajemen gagal jantung.
Diharapkan modul ini diselesaikan dalam waktu sedikitnya 12 bulan, dan termasuk pelatihan dalam penilaian pasien dan manajemen lanjutan pada transplantasi jantung (CTx) dan mechanical circulatory support (MCS), di pusat jantung terakreditasi dengan volume pasien yang tinggi.
Pengetahuan
- Epidemiologi dan patofisiologi dari gagal jantung lanjut
- Anatomi dan patofisiologi dari jantung yang ditranplantasi
- Indikasi (umum dan khusus) dari transplantasi jantung/ implantasi MCS (left and right ventricle assist devices)
- Kontraindikasi dari terapi CTx dan MCS
- Pengetahuan terperinci terkait data register INTERMAC dan korelasinya pada hasil MCS
- Penanda prognosis pada gagal jantung lanjut dan membantu memberikan gambaran pada terapi obat, CTx dan MCS
- Karakteristik teknis dari alat MCS
- Komplikasi paska operasi dan jangka panjang dari terapi CTx dan MCS
- Perawatan penolakan graft dan paska operasi dari pasien CTx dan MCS
- Adaptasi psikologi dari pasien paska implantasi Ctx dan MCS
- Rehabilitasi setelah prosedur
- Perawatan paliatif pada pasien gagal jantung lanjut
- Pendekatan multi-profesional pada pemilihan dan perawatan setelah CTx dan MCS.
Keterampilan
- Mampu melakukan penilaian, pemilihan dan penolakan pasien untuk terapi CTx dan MCS
- Merencanakan pemeriksaan pre-CTx serta mengkoordinasi dan supervise fase pre-CTX termasuk penilaian invasif berulang
- Interpretasi cardiopulmonary exercise test
- Melakukan scoring keselamatan (Heart Failure Survival dan Seattle Heart Failure Model)
- Melakukan evaluasi komprehensif dari disfungsi bilik jantung kanan (termasuk kateterisasi jantung kanan, strategi dari manajemen hipertensi pulmonal dan penanda non invasif derajat disfungsi bilik jantung kanan)
- Mengelola pemberian antikoagulan pada pasien MCS
- Melakukan evaluasi status nutrisi
- Mengendalikan komplikasi paska operasi
- Penggunaan terapi immunosupresi
- Melakukan dan interpretasi biopsi jantung pada penolakan allograft
- Berfungsi sebagai anggota, dan juga mampu memimpin, tim multidisiplin.
Keterampilan ini didapatkan melalui:
- Melakukan pelayanan pada klinik transplantasi jantung/MCS, dimana pasien diseleksi untuk terapi alat
- lanjut (minimal: 50 pasien)
- Mengelola pasien yang telah menjalani tranplantasi jantung (setidaknya 15, setidaknya 10 diantaranya sejak awal rawat inap, hingga perawatan pre operatif dan paska operatif)
- Mengelola pasien gagal jantung dengan mechanical circulatory support (sedikitnya 15, 10 diantaranya telah dikelola sejak perawatan peri operatif dan juga rawat jalan).
Sikap
- Memahami efek dari pemeriksaan dan terapi tranplantasi jantung dan MCS pada pasien dan pengasuh kesehatan
- Kemampuan untuk berkomunikasi dan berkolaborasi dengan tenaga kerja profesional lainnya, terutama ahli bedah jantung dan thoraks, intensivist, perawat paliatif care, teknisi MCS, dan perawat spesialis
- Menjelaskan keuntungan dan kerugian dari terapi gagal jantung lanjut bagi pasien dan pengasuh kesehatan
- Membentuk dan memimpin tim multidisiplin
- Memberikan edukasi kepanada pasien dan pengasuh kesehatan terkait perawatan paska operatif MCS dan CTx
- Memahami pentingnya program rehabilitasi yang sesuai dan dukungan psikososial bagi pasien, serta mampu memfasilitasi bagi perawatan ini
- Menilai komplikasi jangka pendek dan panjang.
Demikian kurikulum ini dibuat berdasarkan referensi dari Heart Failure Association ESC yang dipimpin oleh Prof Gerasimo Fillipatos yang akan membantu Pok Ja Gagal Jantung PERK dalam pelaksanaan pelatihan selajutnya. Apabila ada kekurangan dan revisi akan dilakukan konsultasi dengan berbagai pihak di Kolegium PERKI.
POKJA: GJ-PH-CARMET